Udar mózgu to nagłe wystąpienie ogniskowych lub uogólnionych zaburzeń czynności mózgu, spowodowane zaburzeniami krążenia krwi. Istnieją dwa rodzaje udarów mózgu:
– udary niedokrwienne, zwane też zawałami mózgu; zwykle związane są z procesem miażdżycowym naczyń oraz chorobą serca; udary niedokrwienne są znacznie częstsze i stanowią ok. 80-90% wszystkich udarów.
– udary krwotoczne, nazywane potocznie wylewami, powstają na skutek pęknięcia tętnicy mózgowej i wylania się krwi poza naczynie.
Jeżeli udarem objęta jest duża część mózgu, sytuacja jest bardzo poważna i może skończyć się śmiercią. Dlatego tak ważne jest rozpoznanie objawów udaru i jak najszybsze wezwanie karetki. W ciągu 4,5 godziny można uratować zdrowie, a nawet życie.
Udarowi można zapobiec
Udaru mózgu doświadcza każdego roku 90 tys. osób w Polsce. Bardzo niepokojący jest fakt, że choroba ta dotyczy coraz młodszych pacjentów. Obecnie aż 30% osób z udarem mózgu ma mniej niż 65 lat. Według prognoz, co szósta osoba dozna udaru niedokrwiennego mózgu. Udary są najczęstszą przyczyną niepełnosprawności u osób dorosłych i trzecią przyczyną zgonów na świecie.
Liczbę udarów mózgu można zmniejszyć, dzięki prowadzeniu skutecznej profilaktyki. W ostatnich latach zidentyfikowano bowiem wiele różnych czynników ryzyka tej choroby. Czynnikami, które można modyfikować są: nadciśnienie tętnicze, cukrzyca, choroby serca (migotanie przedsionków), palenie papierosów, nadużywanie alkoholu, otyłość, nieodpowiednia dieta, brak aktywności fizycznej i nadmierny stres. „Aby zminimalizować ryzyko wystąpienia udaru mózgu warto wdrożyć regularną aktywność fizyczną, zadbać o zdrowe odżywianie (m.in. bez nadmiaru soli), odstawić palenie papierosów, nie nadużywać alkoholu, kontrolować ciśnienie krwi, poziom cholesterolu i masę ciała oraz starać się redukować stres. U niektórych osób, aby przeciwdziałać wystąpieniu udaru, potrzebne jest leczenie przeciwzakrzepowe, leczenie nadciśnienia tętniczego, cukrzycy. Warto stosować się do zaleceń lekarza, jeśli leki z jednej z tych grup zostaną przepisane” – mówi prof. dr hab. n. med. Agnieszka Słowik, konsultant krajowa w dziedzinie neurologii. Istnieją też czynniki niemodyfikowalne zwiększające ryzyko udaru jak profil genetyczny, wiek (ryzyko udaru rośnie wraz z wiekiem) oraz płeć (na udar bardziej narażeni są mężczyźni).
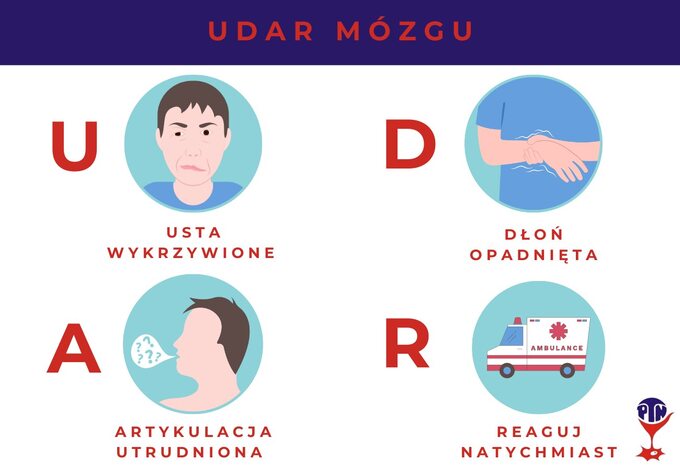
Kluczowa znajomość objawów
Dla skuteczności leczenia udaru mózgu, kluczowy jest czas upływający od wystąpienia objawów do podjęcia terapii. Stąd tak ważna jest znajomość objawów udaru. Aby łatwiej je zapamiętać, można posłużyć się akronimem UDAR, który symbolizuje podstawowe objawy udaru czyli:
U jak usta wykrzywione (asymetria w dolnej części twarzy i obniżony jeden kącik ust);
D jak dłoń opadnięta (osłabienie siły lub drętwienie ręki lub nogi lub obu kończyn do jednej stronie ciała)
A jak artykulacja utrudniona (niewyraźna, bełkotliwa mowa, a także problemy ze zrozumieniem słyszanych słów);
R czyli reaguj natychmiast!
W udarze może wystąpić także silny ból głowy, zawroty głowy oraz niepewny chód spowodowany zaburzeniami równowagi lub osłabieniem kończyny dolnej.
„W przypadku wystąpienia objawów udaru najważniejszy jest czas. Im szybciej chory trafi do szpitala
i otrzyma profesjonalną pomoc, tym większe szanse na wyjście z choroby bez większych powikłań. Kluczowe są cztery i pół godziny od wystąpienia pierwszych objawów udaru mózgu. Dlatego, jeśli zaobserwuje się objawy udaru u siebie lub drugiej osoby, należy bezzwłocznie wezwać pogotowie ratunkowe” – apeluje prof. dr hab. n. med. Alina Kułakowska, prezes-elekt Polskiego Towarzystwa Neurologicznego.
Nowoczesne leczenie udarów
Udar niedokrwienny może być leczony przyczynowo – farmakologicznie lub za pomocą trombektomii mechanicznej. Leczenie farmakologiczne, nazywane jest trombolizą i polega na jednorazowym, dożylnym wlewie leku, którego zadaniem jest rozpuszczenie skrzepliny w naczyniu mózgowym. Z tej metody można jednak skorzystać jedynie w ciągu 4,5 godziny od zachorowania. Im szybciej pacjent otrzyma leczenie przyczynowe, tym jest ono bardziej skuteczne. Jeden na czterech pacjentów, którzy otrzymali dożylne leczenie w ciągu 90 minut po udarze ma szansę być samodzielny, dlatego ważne jest aby pacjent od razu trafił do oddziału udarowego i wyspecjalizowanego ośrodka. W Polsce leczenie to otrzymuje 18% pacjentów z udarami, co jest wynikiem porównywalnym z krajami Europy Zachodniej.
Trombektomia jest natomiast zabiegiem polegającym na mechanicznym usunięciu skrzepu z naczynia, za pomocą cewników. Zabieg ten uważany jest za najskuteczniejszą metodę leczenia udarów i ma nieco dłuższe okno terapeutyczne niż tromboliza – można przeprowadzić go w ciągu 6 godzin od wystąpienia objawów udaru. W Polsce trombektomia jest stosowana u 6% pacjentów z ostrymi udarami, co również jest dosyć dobrym wynikiem, ponieważ do zabiegu tego kwalifikuje się ze względów medycznych maksymalnie 10% chorych. Obecnie zabiegi przezcewnikowej trombektomii mechanicznej wykonywane są w 27 ośrodkach uczestniczących w ministerialnym programie pilotażowym, który rozpoczął się w październiku 2018 roku i potrwa do 31 grudnia 2023 roku. Celem pilotażu jest wypracowanie modelu leczenia ostrej fazy udarów niedokrwiennych oraz zidentyfikowanie głównych barier organizacyjnych.
W przypadku znacznie rzadziej występującego udaru krwotocznego możliwe jest wyłącznie leczenie polegające na obniżaniu ciśnienia wewnątrzczaszkowego oraz leczenie objawowe powikłań.
„Obecnie istnieją skuteczne metody leczenia udarów mózgu (pod warunkiem szybkiego ich wdrożenia), a w Polsce funkcjonuje sieć ośrodków udarowych. Problemem pozostają jednak braki kadrowe – jest zbyt mało lekarzy neurologów do tego, aby sprawować opiekę nad tak liczną grupą pacjentów z udarami mózgu w Polsce. Pogłębia się kryzys kadrowy w szpitalach. Praca na oddziałach szpitalnych musi być lepiej wyceniona, żeby przyciągnąć lekarzy. W przeciwnym razie czeka nas zapaść. Powiatowe oddziały udarowe z powodu braku kadry będą zamykane, pacjenci będą kierowani bezpośrednio do ośrodków referencyjnych, które nie poradzą sobie z takim obciążeniem. Pilne inwestycje w kadry neurologiczne – lekarskie, pielęgniarskie i pomocnicze – to jeden z postulatów Dekalogu potrzeb polskiej neurologii, opracowanego przez PTN – skierowanego do decydentów, którzy podejmują decyzje na temat organizacji opieki zdrowotnej w Polsce” – mówi prof. dr hab. n. med. Konrad Rejdak, prezes Polskiego Towarzystwa Neurologicznego.
Niezbędne inwestycje w neurologię
Choć w ostatnich latach w opiece medycznej w Polsce zaszło wiele pozytywnych zmian, to jednak wiele obszarów wciąż wymaga pilnych działań. Jednym z nich jest neurologia, która boryka się z problemami kadrowymi, zbyt niską wyceną świadczeń i brakiem koordynacji systemowej w opiece nad chorymi. Neurolodzy mają nadzieję, że zmiany polityczne nie przeszkodzą, a może przyspieszą wprowadzanie niezbędnych modernizacji w polskiej neurologii.
Cały, opracowany przez PTN, Dekalog potrzeb polskiej neurologii dostępny jest tutaj.
